 10-01-2021, 10:38 PM
10-01-2021, 10:38 PM
|
#3
|
|
بيانات اضافيه [
+
]
|
|
رقم العضوية : 1482
|
|
تاريخ التسجيل : 27-05-2018
|
|
العمر : 29
|
|
أخر زيارة : يوم أمس (03:10 PM)
|
|
المشاركات :
111,408 [
+
] |
|
التقييم : 40306
|
|
الدولهـ
|
|
الجنس ~
|
|
MMS ~
|
|
Awards Showcase
|
|
|
لوني المفضل : White
|
|
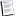
أولاً- الأورام السليمة
تقدّر الأورام السليمة بنحو 30-50% من مجمل الأورام البدئية في الأمعاء الدقيقة، وهي غالباً ما تكون لاعرضية asymptomatic، وتتظاهر بشكل عفوي عند التداخل الجراحي بسبب انسداد أمعاء أو مضاعفة. ومن الأعراض غير الوصفية المشاهدة: الألم البطني المبهم والنزف الهضمي المتكرر؛ إذ تميل الأورام السليمة إلى النزف أكثر من الأورام الخبيثة.

الشكل (1) ورم سدوي حميد في المعي الدقيق
أ- يكشف التصوير الشعاعي بعد إعطاء الوسط التبايني وجود كتلة داخل اللمعة (السهم) ب- كما يبدو الورم واضحاً بالتصوير المقطعي المحوسب (السهم)

الشكل (2) سرطانة غدية حلقية الشكل في الأمعاء الدقيقة (الأسهم) تعالَج هذه الأورام بالاستئصال الجراحي أو بالتنظير الهضمي. ومنها ما يأتي:
1- الأورام الغدِّية: وتصنَّف مثل الأورام الغدِّية المشاهدة في القولون إلى أنبوبية tubular، وزغابية villous، وأنبوبية- زغابية tubulo-villous. وهي أكثر ماتشاهد في العفج والقسم الداني من الصائم، وتمتلك إمكانية التسرطن ولاسيما الزغابية منها.
يعتمد التشخيص على التنظير الهضمي والصورة الظليلة والتصوير الطبقي، ويعالج العرضي منها بالاستئصال الجراحي. تميل هذه الأورام إلى النكس؛ ولذا يجب متابعة المرضى بالتنظير الهضمي الدوري.
2- الأورام السدوية في الجهاز الهضمي: وهي أكثر الأورام غير الظهارية nonepithelial مشاهدة في الأمعاء الدقيقة. تنشأ من الطبقة العضلية فيها، وأهمها الأورام العضلية الملساء leiomyomas التي تشاهد غالباً في الصائم واللفائفي وتميل إلى إحداث النزف.
تُشخص هذه الأورام بالصورة الظليلة أو التصوير الطبقي، وتعالج بالاستئصال الجراحي.
3- الأورام الشحمية: تشاهد في أي مكان من الأمعاء الدقيقة، وهي غالباً غيرعرضية؛ لكنها قد تؤدي إلى حدوث الانغلاف المعوي الذي يتظاهر بنوب انسداد معوي intestinal obstruction.
تُشخَّص هذه الأورام بالتصوير الظليل أو التصوير الطبقي، وتُعالج بالاستئصال الجراحي.
4- الورم العابي hamartoma: وهو غالباً ما يشاهد في سياق متلازمة Peutz-Jeghers التي تشمل سلائل (بوليبات) متعددة في الأمعاء مع تصبغات مخاطية-جلدية تميل إلى إحداث نوب انغلاف معوي، وتُعالج بالاستئصال الجراحي.
5- الأورام الوعائية hemangiomas: وهي خلقية ونادرة، تنشأ على حساب الضفائر الوعائية تحت المخاطية، وغالباً ما تسبب نزفاً هضمياً حاداً أو مزمناً في أثناء العقد الثالث من العمر، وهي غالباً ماتكون وحيدة solitary، ونادراً ما تسبب تحولاً خبيثاً. وتعالَج حسب حجمها بالاستئصال الموضعي أو القطع الجراحي.
ثانياً- الأورام الخبيثة
1- السرطان الغدّي:
إن نحو 64% من أورام الأمعاء الدقيقة هي أورام خبيثة، ونحو 40% منها هي سرطانات غدية. وتتشابه السرطانات الغدِّية في الأمعاء الدقيقة والمعى الغليظ كثيراً، ولهما توزيع جغرافي متماثل إذ يكون رجحانها في البلدان الغربية. كما أنها تميل إلى الحدوث في الأفراد أنفسهم، حيث تزداد نسبة خطورة الإصابة بها في الأمعاء الدقيقة للناجين من أورام القولون - المستقيم، والعكس بالعكس. ومن جهة أخرى تتشابه هذه الأورام في الأمعاء الدقيقة والغليظة من حيث نشوء كل منهما من أورام غدية غير خبيثة. وتحدث بشكل متناثر، وتتطور في أماكنها عبر تراكم طفرات وراثية؛ لتصير أوراماً غدية خبيثة، ومن ثم تنتقل عبر اللمف أو الدوران البابي portal circulation إلى الرئتين والكبد والعظام والدماغ وأماكن أخرى. تميل السرطانات الغدِّية في الأمعاء الدقيقة إلى التشكل بعيداً عن القولون. وينشأ نحو 50% منها في العفج مقابل 30% في الصائم و20% في اللفائفي. ومن المعلوم أن العفج هو المنطقة الأولى من الأمعاء الدقيقة من حيث التعرض للمواد الكيمياوية المأكولة وإفرازات غدة الصفراء، ولارتفاع نسبة الإصابة بهذا السرطان في منطقة العفج؛ فإن ذلك يوحي أن المواد والمفرزات المذكورة قد يكون لها تأثير مسرطن. وهذا ما أوحته أيضاً دراسات أجريت على بعض الحيوانات.
مراحل المرض: يقصد بكلمة مراحل stages وصف مدى انتشار المرض عند إجراء التشخيص، وهذا ضروري لتحديد طريقة العلاج المناسبة وتقدير الإنذار prognosis.
يعتمد التقييم على معرفة حجم الورم الرئيس وموقعه وفيما إذا كان لابداً في المكان الذي نشأ فيه in situ أو انتشر إلى أماكن أخرى في جسم المريض. وهنالك عدة تصنيفات لهذه المراحل منها ما يأتي:
أ- التصنيف TNM: ويعتمد على تقييم حجم الورم الرئيس (T)، ووضع العقد اللمفاوية الموضعية (N) ووجود النقائل البعيدة (M):
الورم الرئيس primary tumor (T):
:TX * الورم الرئيس لا يمكن تقويمه.
:T0 * لايوجد دليل على ورم رئيس.
:Tis * السرطانة اللابدة .in situ carcinoma
:T1 * الورم يغزو الصفيحة المخصوصة lamina propria أو تحت المخاطية .submucosa
:T2 * الورم يغزو الطبقة العضلية المخصوصة .muscularis propria
:T3 * الورم يمتد عبر الطبقة العضلية إلى داخل تحت المصلية subserosa أو إلى داخل المساريق .mesentery
:T4 * الورم يغزو الصفاق الحشوي visceral peritoneum، أو يغزو أعضاء أخرى مباشرة (بما فيها العرى loops الأخرى من الأمعاء الدقيقة، والمساريق، أو الحيّز خلف الصفاق retroperitoneum، وجدار البطن عبر الغشاء المصلي serosa).
العقد اللمفاوية الموضعية (المحلية) (N):
:NX * لا يمكن تقويم هذه العقد.
:N0 * لا توجد نقائل metastasis لمفاوية موضعية.
:N1 * توجد نقائل لمفاوية موضعية.
النقائل البعيدة (M):
:MX * لا يمكن تقويم هذه النقائل.
:M0 * لا توجد نقائل بعيدة.
:M1* توجد نقائل بعيدة.
المرحلة 0
Tis, N0, M0
المرحلة I
T1, N0, M0 أو T2, N0, M0
المرحلة II
T3, N0, M0 أو T3, N0, M0
المرحلة III
, N1, M0أيT
المرحلة IV
, N0, M1أي T
ب- تصنيف اللجنة الأمريكية المشتركة حول السرطان The American Joint Committee on Cancer (AJCC): حيث المرحلة I هي المرحلة المبكرة، والمرحلة IV هي المرحلة المتقدمة:
المعالجة: يتحكم عدد من العوامل في تحديد المعالجة والإنذار prognosis منها:
- نوع السرطان المشاهد.
- فيما إذا كان السرطان انتشر إلى مناطق أخرى.
- فيما إذا كان من الممكن إزالة الورم كلياً بالجراحة.
- فيما إذا كان السرطان يُشخص للمرة الأولى أو أنه سرطان ناكس.
هنالك ثلاثة أنواع من المعالجات الخاصة بسرطان الأمعاء الدقيقة:
أ- الجراحة: وهي أكثر شيوعاً في معالجة كثير من المصابين بهذا المرض، وذلك باستخدام:
- القطع resection: وقد يتضمن ذلك الأمعاء الدقيقة المصابة والأعضاء المجاورة (إذا كان السرطان انتشر إليها). ويجب إجراء تجريف كامل للعقد اللمفاوية الناحية.
- المجازة bypass: وهي جراحة تجرى للسماح للغذاء بتجاوز سرطان يسد الأمعاء، ولا يمكن إزالته جراحياً (جراحة تلطيفية).
ب- المعالجة الشعاعية: وتجرى باستخدام أشعة X ذات طاقة مرتفعة أو أشكال أخرى من الإشعاعات لقتل الخلايا السرطانية. وقد تكون هذه المعالجة خارجية باستخدام أجهزة خارج الجسم ترسل الإشعاع نحو الورم، أو تكون داخلية تستخدم مادة مشعة radioactive تدخل إلى الجسم؛ لتوضع على الورم أو قربه. وتتوقف الطريقة المختارة للمعالجة الإشعاعية على نموذج الورم ومرحلته، وتستخدم إما بعد الجراحة وإما عند تعذر الجراحة علاجاً ملطفاً لتخفيف الأعراض.
ج- المعالجة الكيمياوية: وتستخدم عادة علاجاً مساعداً بعد الجراحة الشافية.
الإنذار: يعيش أقل من 35% من المرضى بالسرطان الغدي للأمعاء الدقيقة أكثر من خمس سنوات. إن مدة البقيا survival تكون أطول في المراحل الباكرة للمرض.

الشكل (3) لمفوما الأمعاء الدقيقة يتظاهر على هيئة تسمك منتشر في الثنيات المعوية 2- الورم اللمفي lymphoma: تحتل الأمعاء الدقيقة المرتبة الثانية لتواتر مشاهدة اللمفومات خارج العقد، وتقدّر بنحو 25-35% من مجمل اللمفومات المشاهدة في الأنبوب الهضمي. وهي تتصف بندرة مشاهدتها في العفج مع توزع متساوٍ في الصائم واللفائفي.
تنشأ أكثر اللمفومات البدئية في الأمعاء الدقيقة على حساب الخلايا اللمفاوية B أو T، وتمتلك لمفومات النمط T إنذاراً أسوأ. وقد تشاهد هذه اللمفومات تالية للإصابات المزمنة بالداء البطني وفيروسات إيبشتاين- بار Epstein- Barr.
أكثر الأعراض السريرية مشاهدة هي الآلام البطنية المبهمة ونقص الوزن، إضافة إلى انسداد الأمعاء وسوء الامتصاص. يعدّ حدوث الانثقاب المعوي من التظاهرات النادرة؛ ولكنه الأكثر مشاهدة في لمفومات الأمعاء الدقيقة، ونادراً ما تشاهد الضخامات العقدية أو الطحالية في لمفومات الأمعاء الأولية.
يعتمد التشخيص على الشك السريري والصور الشعاعية الظليلة والتصوير الطبقي الذي يظهر تسمكاً في جدار الأمعاء في مكان الإصابة. ويتم إثباته بفحص خزعات عميقة من تحت المخاطية مأخوذة في أثناء التنظير الهضمي أو الخزعات الموجهة بالتصوير المقطعي المحوسب CT-guided biopsies.
مازال هنالك خلاف بشأن أفضل الطرائق العلاجية لحالات اللمفوما المعوية، وللجراحة مكان كبير في الحالات الموجهة للوقاية من المضاعفات كالانثقاب والانسداد، إنما هي نادراً ما تؤدي إلى الشفاء من المرض، ويجب أن يعطى المريض علاجاً جهازياً كيمياوياً chemotherapy، إضافة إلى العلاج الشعاعي radiation. ويعتمد الإنذار على المرحلة التي يتم فيها التشخيص، وبما أن أغلب الأورام اللمفاوية المعوية تُشخص في مراحل متقدمة فإن إنذارها يكون غير جيد، ولا تزيد نسبة البقياsurvival عند مرضى المرحلة الثانية stage II بعد خمس سنوات من العلاج على 20%.
3- الأورام السرطاوية: تُعدّ الأورام السرطاوية من الأورام ذات الميل للخبث والتي تنشأ على حساب الخلايا المعوية الأليفة للكروم enterochromaffin cells المتوضعة في قاعدة غدد ليبركون Lieberkühn. وتُعدّ هذه الخلايا مسؤولة عن قبط كربوكسيل طلائع الأمين (APUD) amine precursor uptake and decarboxylation ونزعه، وهي تستطيع إفراز الببتيدات المسؤولة عن حدوث المتلازمة السرطاوية.
ينشأ نحو 80% من الأورام السرطاوية في السبيل الهضمي و10% في القصبات والرئة، وعلى نحو أكثر ندرة في أماكن أخرى مثل الكلية والمبيض والخصية والمعثكلة. وأكثر ما يشاهد الورم السرطاوي ضمن الجهاز الهضمي في الزائدة الدودية appendix ثم في المعى الدقيق، وأكثر توضعاتها هنا في نهاية اللفائفي .
تقدّر هذه الأورام بـ 5-35% من الأورام المشاهدة في الأمعاء الدقيقة، وهي أكثر مشاهدة عند الذكور، ومتوسط الأعمار عند التشخيص هو 60 عاماً.
غالباً ما تكون هذه الأورام لاعرضية، وعندما تحدث الأعراض فإن الأورام السرطاوية غالباً ما تسبب آلاماً بطنية أو أعراضاً انسدادية. يميل التشخيص أن يكون متأخراً بسبب النمو البطيء لهذه الأورام، ونادراً ما يشاهد النزف الهضمي بسبب ندرة مشاهدة التقرحات فيها. وتشخص المتلازمة السرطاوية عند نحو 40% من المرضى.
|
|
|

|